Neuralgia pós-herpética: sintomas e causas

Escrito e verificado por médico Leonardo Biolatto
A neuralgia pós-herpética é a complicação mais comum do herpes zóster. Essa infecção viral relativamente comum na população nem sempre evolui com essa consequência, mas quando ocorre, cria um grande problema.
O que geralmente acontece é que uma pessoa se contagia com o vírus do herpes zóster ou da catapora. Esta infecção pode passar despercebida, pode se manifestar com os sintomas da varicela – especialmente em crianças – ou pode ser expressa com o que é conhecido como “cobreiro”.
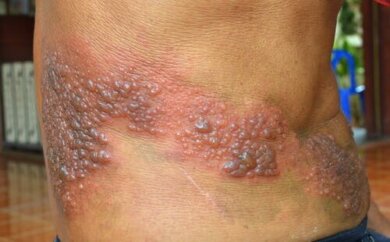
O cobreiro é a primeira infecção por herpes zóster em um organismo. As lesões aparecem como pequenas bolhas na pele, seguindo o caminho do nervo onde o vírus se aloja. Os locais mais frequentes são o nervo oftálmico, o nervo trigêmeo na face e alguns nervos intercostais no peito.
Essas bolhas são acompanhadas por fortes dores, como queimação. Após aproximadamente um mês, as lesões de pele desaparecem e gradualmente a dor desta primeira infecção desaparece.
O problema subjacente é que o vírus continua alojado no nervo, mesmo que não se manifeste. Algum tempo depois, algumas pessoas experimentam dores muito fortes na mesma região em que tiveram a primeira infecção, mas desta vez sem lesões na pele. Isso é a neuralgia pós-herpética.
As pessoas mais velhas têm uma maior probabilidade de sofrer com isso, especialmente acima dos sessenta anos de idade. Apesar de não haver tratamento curativo, é possível tomar medidas para aliviar os sintomas.
Causas da neuralgia pós-herpética
A origem da neuralgia pós-herpética é clara: o vírus do herpes zóster. A principal característica desse microrganismo é que ele permanece alojado nos nervos humanos por toda a vida, mesmo que não se manifeste com sintomas.
Quando a pessoa que tem o vírus envelhece ou seu sistema imunológico enfraquece, ele é reativado. A reativação pode se expressar como neuralgia pós-herpética, ou seja, dor intensa no nervo afetado.
A dor é muito intensa e provoca uma sensação de queimação porque o nervo infectado é danificado. O vírus destrói algumas fibras nervosas que transmitem informações. Com as fibras destruídas, a informação nervosa é confusa para o cérebro, que a interpreta como dor.
Além da principal causa da doença, existem fatores de risco que tornam a reativação desse vírus mais provável. Estes são:
- Idade: a frequência aumenta acima dos sessenta anos.
- Características da infecção inicial: se a primeira eclosão do herpes zóster foi intensa, há um risco acentuado de neuralgia subsequente.
- Doenças crônicas: pessoas com diabetes, por exemplo, correm um risco maior.
- Localização: a face e, principalmente, a área oftálmica são mais dolorosas.
Você também pode se interessar: Tipos de herpes
Sintomas da doença
O sintoma da neuralgia pós-herpética é a dor. Aparece em uma determinada área que corresponde ao nervo infectado. Normalmente, é uma área que, meses ou anos antes, foi afetada pelas bolhas da primeira infecção.
Se a dor evoluir sem tratamento, na maioria dos casos dura até seis meses. No entanto, em algumas pessoas, essa dor pode continuar indefinidamente se não for tratada. Há casos que podem causar uma dor incapacitante.
Poderíamos dizer que os três sintomas básicos da doença são:
- Dor: intensa, ardente, com uma trajetória particular e facilmente identificável pelo paciente, com uma persistência de meses.
- Sensibilidade: na área afetada, até o simples contato com a roupa estimula e provoca dor.
- Prurido: o nervo afetado envia sinais confusos ao cérebro, que são interpretados como coceira na região afetada.

Não deixe de ler: 5 chaves da neuralgia do trigêmeo: a pior dor do mundo
Tratamento da neuralgia pós-herpética
A doença não tem cura. O vírus permanecerá alojado no nervo durante toda a vida da pessoa que o possui. No entanto, existem alternativas terapêuticas para tratar a dor e melhorar a qualidade de vida.
O primeiro passo no tratamento são os anti-inflamatórios não esteroides comuns. Embora estejam disponíveis sem receita em muitos países, eles devem ser prescritos por um profissional devido a seus possíveis efeitos adversos. Os medicamentos anti-inflamatórios mais usados para a neuralgia pós-herpética são o ibuprofeno e o naproxeno. Pessoas com pressão alta, gastrite ou que fazem uso de anticoagulantes não podem tomá-los livremente sem supervisão.
A segunda etapa do tratamento são outros analgésicos. O mais simples é o paracetamol, embora a intensidade da dor possa até levar ao uso de narcóticos. Neste caso, é claro, apenas com receita médica.
A toxina botulínica está sendo testada como uma alternativa de tratamento. A primeira referência ao uso dessa substância é relativamente recente, a partir de 2002. Mais estudos são necessários, mas os resultados são promissores. Os outros dois medicamentos que não são especificamente analgésicos, mas que são comprovadamente eficazes, são os anticonvulsivantes e os antidepressivos tricíclicos.
Ao se tratar de uma doença complexa, precisa obrigatoriamente da intervenção de um profissional. Se você está sentindo dores intensas e suspeita de que elas possam ser decorrentes da neuralgia pós-herpética, a consulta médica é essencial. A equipe de saúde saberá como orientá-lo com as medidas de alívio e o tipo de medicamento que você deve tomar.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Rodríguez, María José Mena. “Herpes zoster y su principal complicación: Neuralgia postherpética.” Revista Médica de Costa Rica y Centroamérica 69.600 (2012): 9-13.
- Whitley RJ. Chickenpox and herpes zoster (varicella-zoster virus). In: Bennett JE, Dolin R, Blaser MJ, eds. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases, Updated Edition. 8th ed. Philadelphia, PA: Elsevier Saunders; 2015:chap 139.
- Redondo Fernández, M., J. Costillo Rodríguez, and M. Jiménez Rodríguez. “Abordaje de la neuralgia postherpética en Atención Primaria: situación actual del tratamiento farmacológico.” Medicina de Familia-SEMERGEN 33.2 (2007): 80-85.
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.