Estes são os 4 fungos mais perigosos para a saúde segundo a OMS

Escrito e verificado por médico Leonardo Biolatto
A Organização Mundial da Saúde (OMS) preparou um relatório para catalogar os fungos mais perigosos para a saúde humana. Publicado em outubro de 2022, sob o título List of Priority Fungal Pathogens to Guide Public Health Research, Development, and Action, o texto identifica três grupos desses microrganismos que requerem atenção.
Após uma série de reuniões entre especialistas, ficou estabelecido que quatro dos 19 fungos listados merecem ação prioritária. Isso porque apresentam maior resistência aos medicamentos, são mais letais e deixam sequelas consideráveis nos pacientes.
Assim, os fungos mais perigosos para a saúde humana, atualmente e segundo a OMS, são os seguintes:
- Candida auris.
- Candida albicans.
- Aspergillus fumigatus.
- Cryptococcus neoformans.
As infecções fúngicas estão aumentando e são mais resistentes aos tratamentos do que nunca, tornando-as um problema global de saúde pública.[/atomik-quote ]
1. Candida auris
Esse fungo é um dos mais perigosos para a saúde humana, em parte porque foi descoberto recentemente. O primeiro registro específico data do ano de 2009. Então, em 2011, foi relatado um caso de infecção generalizada em um paciente. Embora tenha sido um caso isolado, no ano seguinte foi relatado o primeiro surto intra-hospitalar por C. auris.
Atualmente, mais de 40 países já relataram casos desse patógeno. O problema é que sua natureza emergente e inovadora dificulta a identificação com os métodos clássicos de diagnóstico.
Até agora, a maioria dos pacientes infectados tinha que ser tratada com uma combinação de antifúngicos, já que as cepas tendiam a ser resistentes aos medicamentos. As estatísticas indicam que, no primeiro mês do curso da infecção, até 30% dos pacientes morrem.
Desde seu isolamento no canal auditivo de uma pessoa do Japão, os surtos hospitalares de C. auris aumentaram. Alguns centros de saúde encontraram sua presença nas paredes das salas dos internados. E talvez a morte de recém-nascidos na Venezuela, em 2013, tenha sido o alarme que chocou o mundo da medicina.
Um estudo científico de 2019 afirmou que os desinfetantes comumente usados em hospitais e clínicas não agem contra esse fungo. Portanto, outras medidas além da antissepsia e desinfecção são necessárias para prevenir surtos.
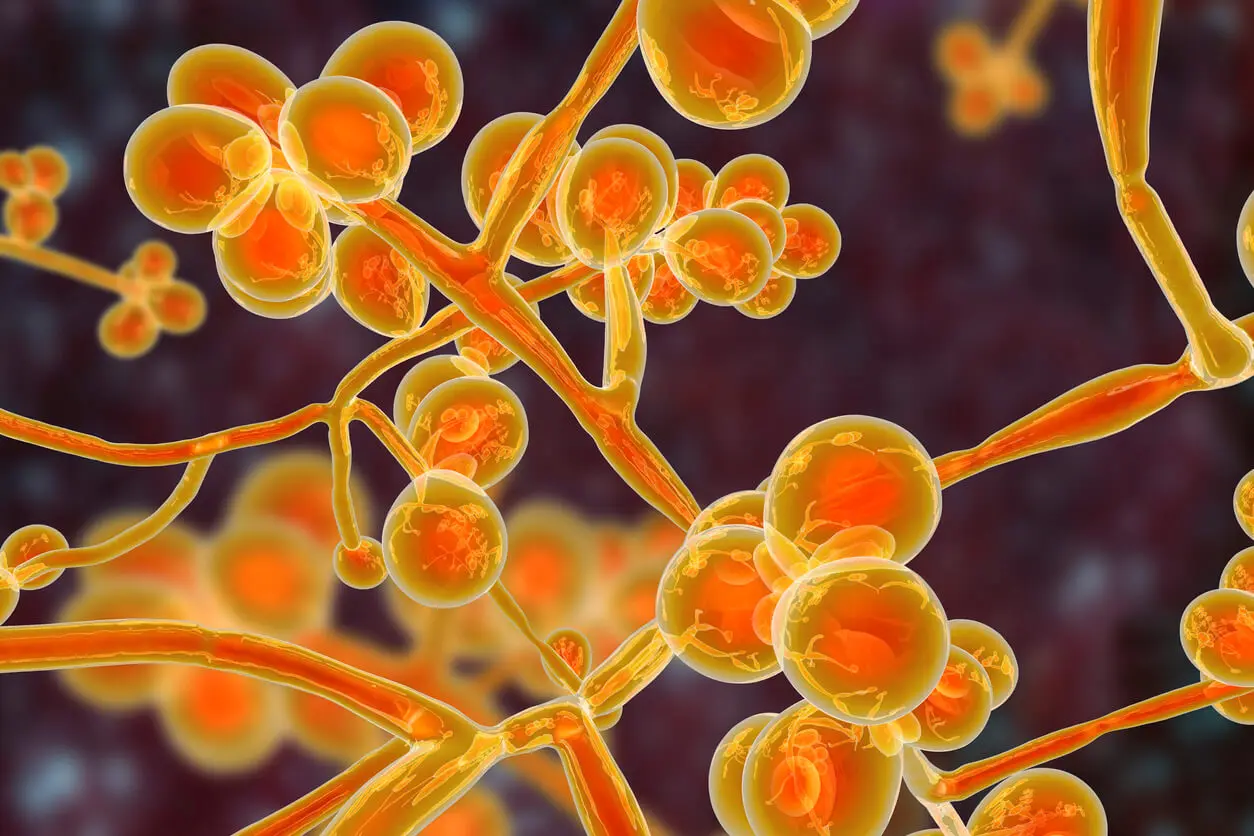
[caption id="attachment_746052" align="aligncenter" width="1254"]
Candida auris.[/caption]Que doença causa?
Segundo publicação de Han Du et al., esse é um dos fungos mais perigosos para a saúde humana, pois pode ser encontrado em diversos tecidos e secreções. Já foi isolado em sangue, urina, pele e mucosa retal.
Poderia se reproduzir dentro do trato digestivo e em ambientes anaeróbicos, ou seja, sem oxigênio ou com baixas concentrações dele. Também tem a capacidade de colonizar a mucosa oral e, a partir daí, disseminar-se para o sangue.
[atomik-in-text]É considerado um patógeno oportunista.[/atomik-in-text]
Isso significa que ele aproveita os sistemas imunológicos enfraquecidos. Por esse motivo, os pacientes internados em unidades de terapia intensiva são os de maior risco. Uma infecção generalizada pode se desenvolver neles, levando a um estado de choque.
Veja: Os 6 melhores remédios para combater os fungos na cabeça
2. Candida albicans
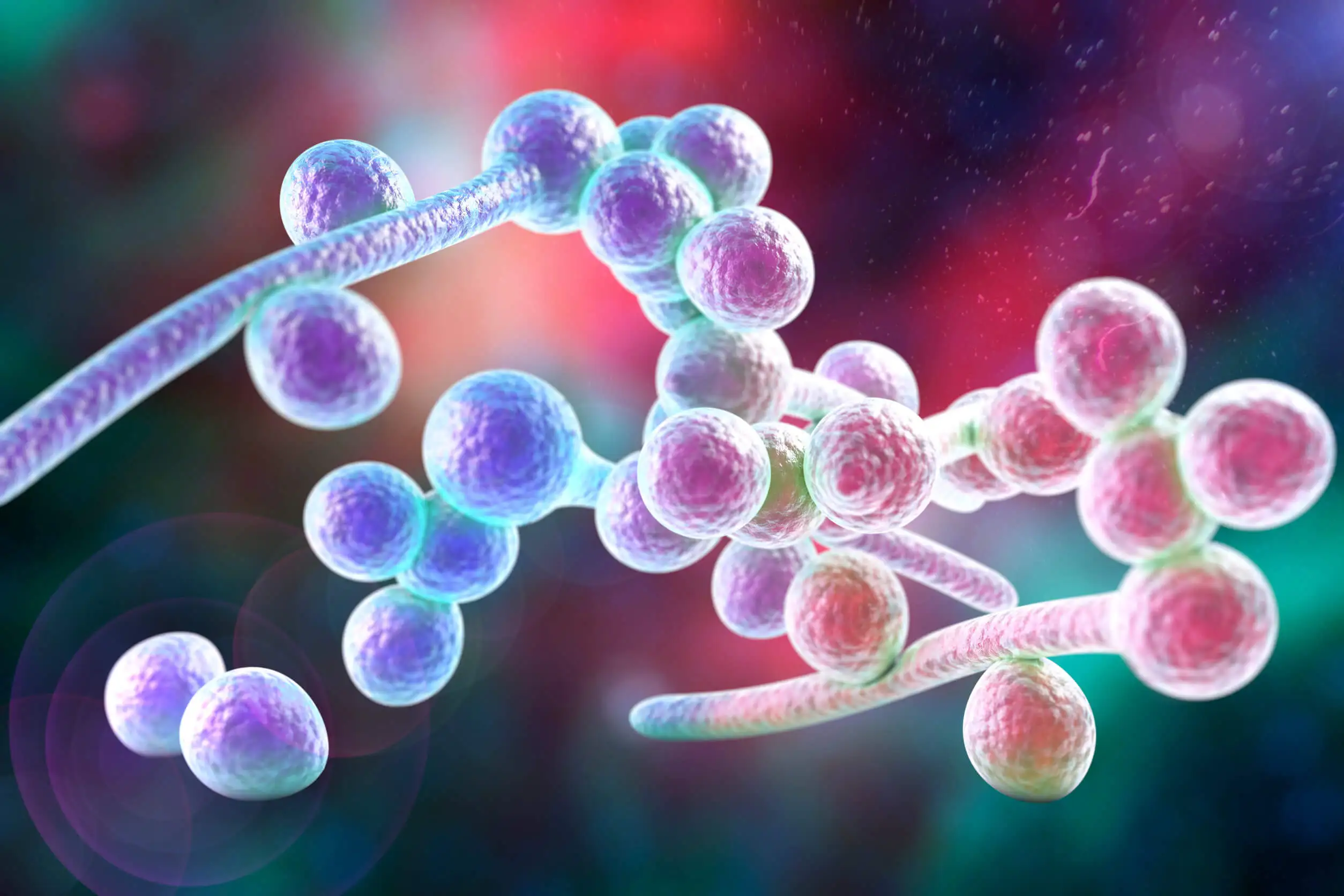
Ao contrário do fungo anterior, C. albicans é bastante conhecido. Mais fácil de diagnosticar em suas apresentações habituais, na boca, pele e vagina, o mesmo não ocorre com a sepse que pode desencadear em pacientes vulneráveis.
Quando ele age como um oportunista, aproveitando-se das defesas diminuídas de um paciente, ele causa estragos. Em sua forma invasiva atinge o sangue e causa febre, insuficiência renal e coagulação intravascular disseminada (CID).
Cuidados especiais devem ser tomados com pessoas recebendo tratamento quimioterápico para câncer. Elas são particularmente sensíveis à colonização por C. albicans. Longas estadias em hospitais e a presença de um cateter para administração de medicamentos intravenosos facilitam a entrada do fungo na corrente sanguínea.
Existem três modalidades clínicas invasivas mais clássicas e perigosas desse fungo:
- Candidemia: o fungo circula no sangue e se reproduz no tecido sanguíneo. Há uma sepse com febre que leva à falência dos órgãos. Um dos mais afetados é o sistema renal. Além disso, muitas vezes há uma reação de formação simultânea de pequenos coágulos em diferentes partes do corpo.
- Esofágica: a candidíase esofágica é a principal causa de inflamação infecciosa do esôfago. Nos centros de saúde onde são realizadas endoscopias digestivas altas, isso é uma preocupação, pois o instrumento para o estudo pode ser um veículo para o fungo, ajudando-o a se instalar no trato digestivo do paciente.
- Retiniana: a endoftalmite por cândida causa problemas na retina. Embora não seja uma apresentação clínica aguda, sua evolução leva à cegueira se não houver tratamento oportuno, pelo fato de a região interna do globo ocular ficar repleta de cicatrizes que obscurecem a visão.
[caption id="attachment_700826" align="aligncenter" width="2508"]
Candida albicans.[/caption]3. Aspergillus fumigatus
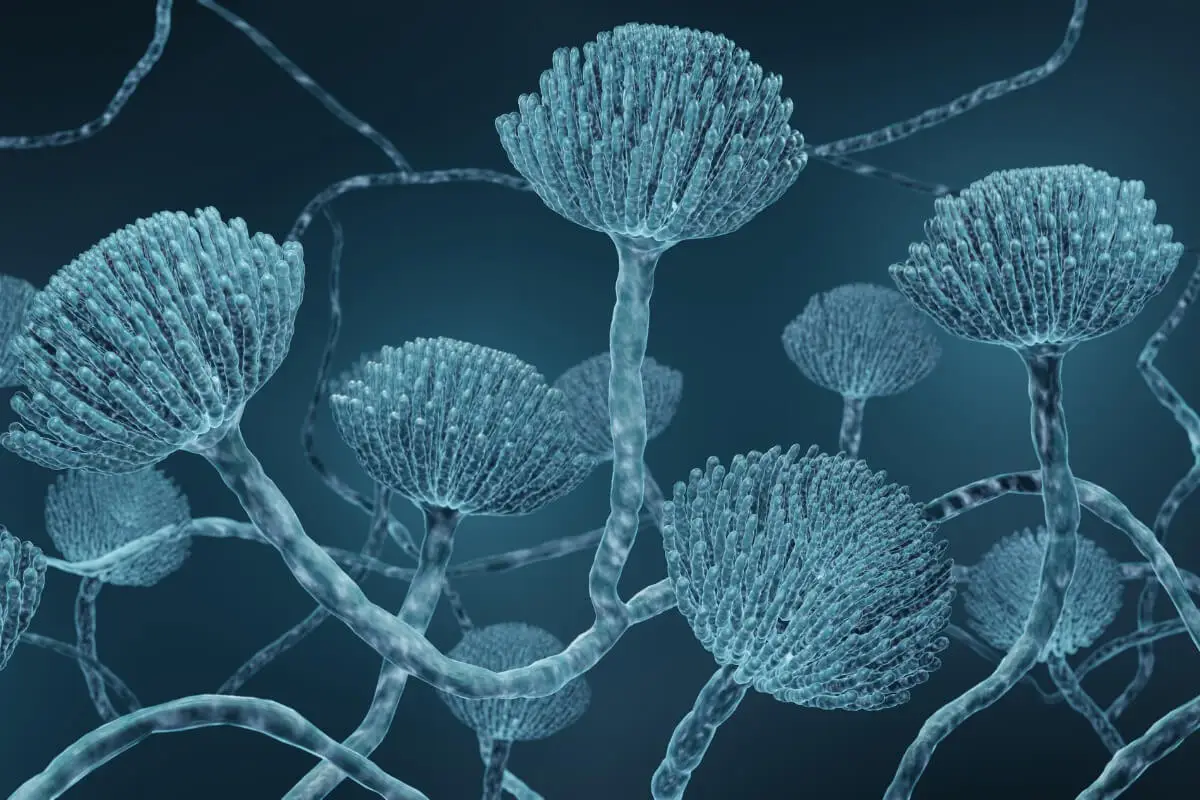
Uma revisão de 1999 alertou sobre o A. fumigatus como um dos fungos mais perigosos para a saúde humana. Capaz de sobreviver no solo e em ambientes hostis, tem a capacidade de contornar as defesas humanas com relativa facilidade quando a imunidade é desafiada.
Embora oportunista, sua transmissão aérea costuma ser preocupante. Por esse motivo, é um dos patógenos mais procurados entre os pacientes que apresentam sintomas respiratórios no contexto de uma doença imunossupressora.
A forma pulmonar nem sempre é a mesma e, embora seja referida como aspergilose de forma genérica, deve-se fazer uma distinção entre a apresentação alérgica, crônica e aspergiloma. Por sua vez, a alergia tem outras duas subformas. Uma delas é a broncopulmonar ou ABPA, que consiste em sintomas muito semelhantes aos da asma. A outra é a sinusite causada por A. fumigatus, que causa muco, congestão nasal e redução da capacidade de olfato.
Por sua vez, um aspergiloma é um tumor formado por um aglomerado de fungos. Ocupa um espaço no pulmão e age como um nódulo, capaz de desencadear tosse e dispneia ou falta de ar.
A forma crônica não é incomum em pessoas com sistema imunológico não comprometido. O fungo coloniza lentamente a mucosa dos brônquios e causa reações de longo prazo. Até onde sabemos, até um terço dos pacientes com doença pulmonar obstrutiva crônica (DPOC) são colonizados pelo fungo.
Como é tratado?
A abordagem da aspergilose depende de sua apresentação. As formas alérgicas geralmente respondem bem ao itraconazol, às vezes combinado com um corticosteroide para controlar os sintomas da reação gerada no sistema respiratório.
Se o patógeno invadiu órgãos e sangue, são necessárias combinações de drogas mais potentes. Voriconazol, anfotericina e capsofungina são alguns dos escolhidos.
[caption id="attachment_746069" align="aligncenter" width="1200"]
Aspergillus fumigatus.[/caption]4. Cryptococcus neoformans
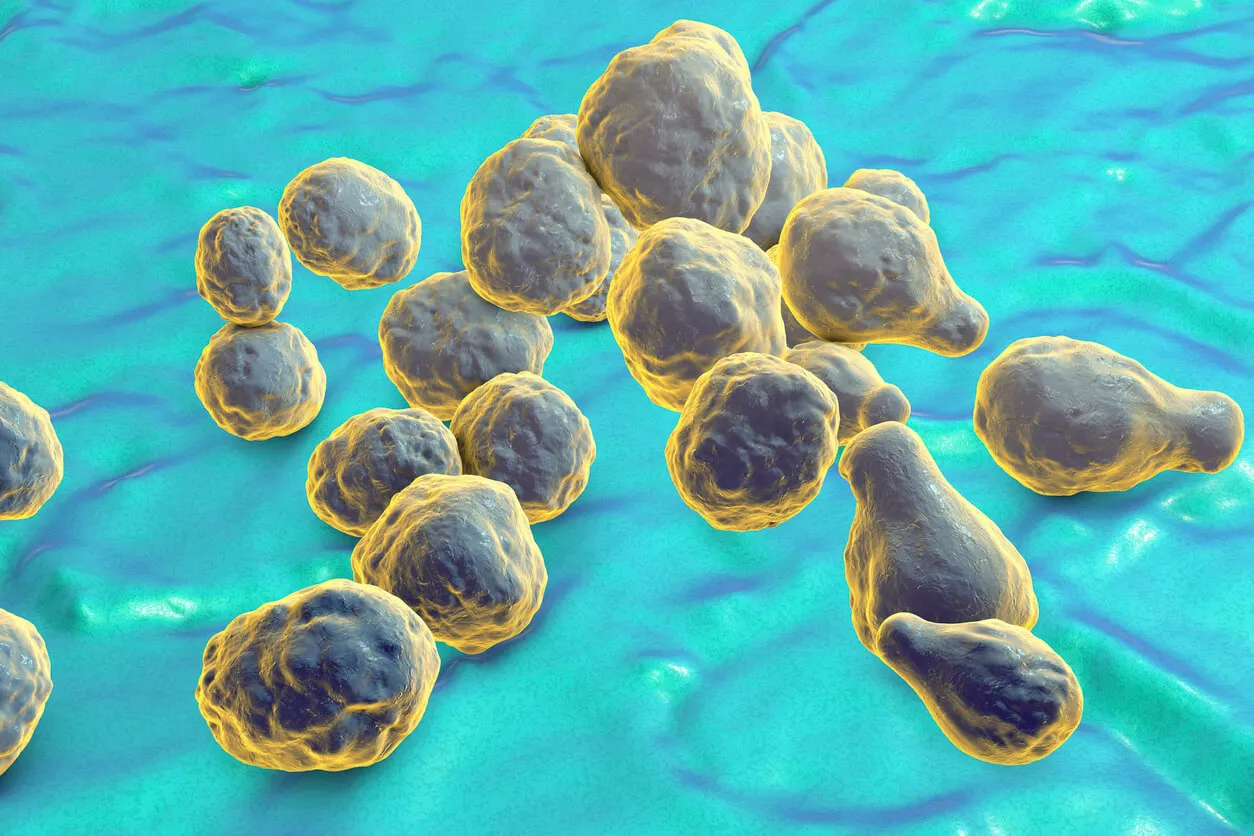
A doença que conhecemos como criptococose pode ser causada por esse fungo ou por C. gattii. De qualquer forma, a segunda parece limitada a algumas áreas geográficas do mundo, enquanto C. neoformans tem presença mundial.
Como o A. fumigatus, sua presença no solo o torna acessível para inalação. Já foi localizado em algumas espécies de árvores e sendo expelido por fezes de pássaros. E, como outros patógenos oportunistas, tira proveito de sistemas imunológicos enfraquecidos em pacientes com HIV/AIDS, câncer ou transplantes.
Segundo as estatísticas, 223.000 pessoas são diagnosticadas a cada ano com meningite devido a esse fungo. Assim, destaca-se como a primeira causa de mortalidade entre pacientes imunocomprometidos, já que mais de 180.000 morrem pela infecção anualmente.
Embora seja suscetível a três grupos diferentes de antifúngicos, sua capacidade de resistência está sendo cada vez mais detectada. Os pesquisadores acreditam que um de seus mecanismos de defesa seja a hibridização, ou seja, a mistura genética com outras linhagens. Sugere-se também que o uso excessivo de agrotóxicos na agricultura esteja contribuindo para o processo.
O caso especial dos pacientes com HIV
A criptococose meníngea em pacientes com HIV é um grave problema de saúde pública. É uma das complicações mais letais para essas pessoas e sua detecção precoce pode significar a salvação de vidas.
No entanto, existe outro fator de risco que tem a ver com a própria doença subjacente. Aqueles que não estão em tratamento antirretroviral (TARV) ou que acabaram de iniciá-lo têm maior probabilidade de serem fatais se contraírem o fungo. É por isso que é essencial que haja acesso imediato e equitativo à TAR.
[caption id="attachment_746068" align="aligncenter" width="1254"]
Cryptococcus neoformans.[/caption]Os fungos mais perigosos para a saúde devem ser investigados
De acordo com a OMS, a lista dos fungos mais perigosos para a saúde humana foi publicada para promover pesquisas nessa área. Novos desenvolvimentos devem resolver o problema da resistência aos antifúngicos.
Enquanto isso, a proteção de pacientes imunocomprometidos e hospitalizados é uma prioridade. Cuidar de grupos de risco reduz a disseminação desses patógenos de difícil diagnóstico.
Além dos quatro fungos que mencionamos, os outros 15 que compõem a lista da OMS são os seguintes:
- Segundo grupo prioritário: Nakaseomyces glabrata, Histoplasma spp., Eumicetoma, Mucorales, Fusarium spp., Candida tropicalis, Candida parapsilosis.
- Grupo de média prioridade: Scedosporium spp., Lomentospora prolificans, Coccidioides spp., Pichia kudriavzeveii, Cryptococcus gattii, Talaromyces marneffei, Pneumocystis jirovecii, Paracoccidioides spp.
[atomik-quote author="Haileyesus Getahun, diretor da OMS para Coordenação Global de Resistência Antimicrobiana"]Precisamos de mais dados e informações sobre infecções fúngicas e resistência antifúngica para orientar e melhorar a resposta a esses patógenos fúngicos prioritários.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Alastruey-Izquierdo, Ana, World Health Organization, and World Health Organization. “WHO fungal priority pathogens list to guide research, development and public health action.” (2022).
- Bouchentouf, Rachid. “Aspergiloma pulmonar bilateral.” Revista de la Sociedad Peruana de Medicina Interna 34.2 (2021): 87-87.
- Collado-Chagoya, Rodrigo, et al. “Aspergilosis broncopulmonar alérgica.” Medicina Interna de México 37.1 (2021): 144-151.
- Du, Han, et al. “Candida auris: Epidemiology, biology, antifungal resistance, and virulence.” PLoS pathogens 16.10 (2020): e1008921.
- Fúnez-Madrid, Víctor H., et al. “Candidiasis esofágica: Análisis descriptivo en un centro de referencia endoscópica.” Endoscopia 32 (2020): 415-415.
- Geddes-McAlister, J. and Shapiro, R.S. (2018) New pathogens, new tricks: emerging, drug-resistant fungal pathogens and future prospects for antifungal therapeutics. Annals of the New York Academy of Sciences, 1435(1), 57–78. https://doi.org/10.1111/nyas.13739
- Latgé, Jean-Paul. “Aspergillus fumigatus and aspergillosis.” Clinical microbiology reviews 12.2 (1999): 310-350.
- Lizarazo, Jairo, and Elizabeth Castañeda. “Consideraciones sobre la criptococosis en los pacientes con sida.” Infectio 16.3S (2012).
- May, R.C., Stone, N.R.H., Wiesner, D.L., Bicanic, T. and Nielsen, K. (2016) Cryptococcus: from environmental saprophyte to global pathogen. Nature Reviews Microbiology, 14(2), 106–117. https://doi.org/10.1038/nrmicro.2015.6
- Méndez-Tovar, Luis Javier, et al. “Candidiasis esofágica en pacientes de un hospital de especialidades.” Revista Médica del Instituto Mexicano del Seguro Social 57.2 (2019): 74-81.
- Mourad, A. and Perfect, J.R. (2018) Present and future therapy of Cryptococcus infections. Journal of Fungi, 4(3), 79. https://doi.org/10.3390/jof4030079
- Pashley, Catherine H., et al. “Routine processing procedures for isolating filamentous fungi from respiratory sputum samples may underestimate fungal prevalence.” Medical mycology 50.4 (2012): 433-438.
- Perera, Sandra Gómez, et al. “Endoftalmitis endógena por cándida álbicans: a propósito de un caso.” Archivos de la Sociedad Canaria de Oftalmología 32 (2021): 7-12.
- Rajasingham, R., Smith, R.M., Park, B.J., Jarvis, J.N., Govender, N.P., Chiller, T.M., et al. (2017) Global burden of disease of HIV-associated cryptococcal meningitis: an updated analysis. The Lancet Infectious Diseases, 17(8), 873–881. https://doi.org/10.1016/S1473-3099(17)30243-8
- Rhodes, Johanna, and Matthew C. Fisher. “Global epidemiology of emerging Candida auris.” Current opinion in microbiology 52 (2019): 84-89.
- Satoh, Kazuo, et al. “Candida auris sp. nov., a novel ascomycetous yeast isolated from the external ear canal of an inpatient in a Japanese hospital.” Microbiology and immunology 53.1 (2009): 41-44.
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.