Candidíase

Revisado e aprovado por a médica Maricela Jiménez López
Muitas mulheres podem desenvolver candidíase vaginal em algum momento de suas vidas. Candida albicans é um tipo comum de fungo, geralmente encontrado em pequenas quantidades na vagina, na boca, no trato digestivo e na pele. Na maioria das vezes, não causa infecção ou sintomas.
A cândida e muitos outros microrganismos que normalmente vivem na vagina se mantêm mutuamente em equilíbrio. No entanto, às vezes a quantidade de cândida aumenta, causando a candidíase.
O que é a candidíase?
A candidíase é uma micose, ou seja, infecções produzidas por fungos que pertencem ao gênero Candida. Costumam apresentar as seguintes características:
- Podem ser infecções agudas, subagudas ou crônicas.
- Afetam a pele, as mucosas e os tecidos profundos.
- A sintomatologia é muito variável.
- O prognóstico também é muito variável. Desde leves infecções mucocutâneas até chegando a comprometer a vida do paciente em casos de imunossupressão severa.
- São micoses oportunistas.
Candida spp*
É um gênero formado por fungos com aspecto de levedura, unicelulares em sua maioria. Dentro do gênero, as espécies de interesse clínico são:
- Candida albicans: é a espécie mais virulenta e a responsável por mais da metade dos quadros.
- Candida glabrata.
- C. parapsilosis: associada ao uso de cateteres, sonda e agulhas.
- C. krusei: associada ao uso de fluconazol (um antifúngico)
*As letras spp são usados para indicar que se faz referência a todas as espécies que fazem parte do gênero.
O que são os patógenos oportunistas?
Os patógenos oportunistas são aqueles que, em condições normais, não infectam uma pessoa saudável. Deve existir uma alteração em qualquer das barreiras biológicas do sistema imunológico para que isso ocorra.
O gênero Candida, assim como a maioria dos fungos e algumas bactérias, pertence a esse grupo de patógenos. Na verdade, Candida faz parte da flora normal da pele e mucosas em uma alta porcentagem da população.
Como a candidíase aparece?
Por alterações nas barreiras mecânicas: danos na pele e mucosas (barreiras primárias). Isso é o que ocorre com pacientes com cateteres, sondas e próteses, ou submetidos à diálise. Explica igualmente a infecção em usuários de drogas por via parenteral (injetáveis).
Caso o fungo passe para a corrente sanguínea, pode afetar quase qualquer órgão. Aparece em pacientes com imunodepressão severa (HIV mal controlado e fase terminal de leucemia).
O dano na pele ou em mucosas faz com que essa área deixe de agir como barreira, permitindo a colonização por parte do fungo. Assim, os furos com seringas ou a erosão da mucosa causada por um cateter, predispõe à infecção.
Leia também: Candidíase cutânea: 5 dicas para tratá-la
Alterações da flora bacteriana
O dano na flora bacteriana é causado, em muitos casos, pelo consumo de antibióticos de amplo espectro. Isso se explica pelo campo de atuação tão amplo que apresentam.
Os antibióticos “atacam” tanto as bactérias responsáveis pela infecção, como as que formam parte da flora. Quando essa barreira desaparece, existe a possibilidade de uma micose. Por exemplo, é relativamente frequente encontrar casos de candidíase vaginal em mulheres jovens depois do uso de antibióticos.
Estados de imunossupressão
Seja de origem em uma doença, como é o caso dos pacientes com HIV, ou seja de origem farmacológica, como ocorre com os pacientes transplantados e tratados com fármacos antirrejeição.
Clínica: candidíases superficiais
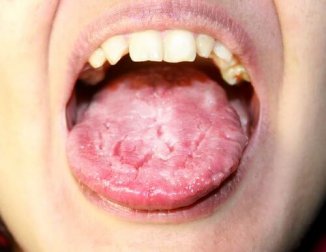
Candidíase orofaríngea
Caracteriza-se pelo aparecimento de pseudomembranas brancasque cobrem a língua, o palato mole e a mucosa oral. Se forem removidas, deixam exposta uma superfície avermelhada e machucada. Podem ser muito dolorosas e comprometer a deglutição e a respiração.
Aparece fundamentalmente em pacientes com HIV (até 90%), sendo uma das primeiras manifestações da doença. Embora seja uma das infecções oportunistas mais frequentes que afetam esses pacientes, a incidência tem diminuído ultimamente.
Afeta também pacientes com câncer, por causa do enfraquecimento do sistema imunológico, e a recém-nascidos, por seu nível de imaturidade.
Vaginite e vulvovaginite por Candida
É relativamente frequente. Clinicamente, caracteriza-se por:
- Ardência vulvar e vaginal muito intensa, especialmente ao urinar.
- Aspecto corado e muito avermelhado da mucosa genital.
- Aparecimento de placas esbranquiçadas sobre a mucosa avermelhada.
- Secreção vaginal esbranquiçada e densa, com grumos. Descrita como “com aspecto de requeijão”.

Não deixe de ler: O que você sabe sobre a candidíase vulvovaginal?
Balanite por Candida
A balanite menos frequente que a vaginite. Normalmente aparece associada com a diabetes, em indivíduos não circuncidados ou em casos de histórico prévio de Candidíase no parceiro.
Sobre a glande e o prepúcio aparecem lesões avermelhadas de aspecto erodido e pústulas superficiais, normalmente dolorosas. Pode vir acompanhada de sensação de queimação e ardor que aumentam ao urinar.
Candidíase cutânea
Aparece fundamentalmente nas dobras cutâneas e em áreas onde a roupa apertada obstrui a pele. Deve-se, em ambos os casos, à criação de zonas quentes e relativamente úmidas.
Aparece como uma erupção avermelhada que causa coceira intensa e mal-estar. Localiza-se principalmente nas nádegas, sob as mamas, em genitais e outras áreas da pele. Além disso, em algumas ocasiões os folículos pilosos podem ser infectados aparecendo cravos.
Em lactantes, é relativamente frequente que a dermatite de fralda fique mais infeccionada por causa da Candida, piorando os sintomas da primeira condição.
APECED: poliendocrinopatia autoimune de tipo 1
Trata-se de uma doença muito rara, de origem genética devido a uma mutação no gene AIRE. A doença começa na infância com a candidíase de repetição, orais e ungueais, sem motivo aparente.
Posteriormente, aparece uma disfunção de origem autoimune em várias glândulas. Somam-se, então, quadros de hipoparatireoidismo, insuficiência suprarrenal e doença de Addison.
Clínica: candidíase profunda
Esofagite por Candida
É típica em paciente imunodeprimidos. Aparece muito frequentemente em paciente com HIV ou linfomas, e com menos frequência, durante tratamentos com corticoides. A sintomatologia é chamativa:
- Sensação de queimação retroesternal.
- Dificuldade para engolir (disfagia).
- Pirose.
Além disso, aparecem pseudomembranas esbranquiçadas ao longo da mucosa esofágica.
Clínica: candidíase invasora
Nesses casos, o fungo passa para a corrente sanguínea, podendo afetar quase qualquer órgão. Aparece em pacientes com uma imunodepressão muito severa (HIV mal controlado e fase terminal de leucemia).
É um quadro muito grave, com mau prognóstico na maioria das vezes.
Diagnóstico
O diagnóstico é realizado através da coleta e da análise de culturas. Estas são colhidas realizando um raspagem da zona afetada e são cultivadas em um meio adequado. Depois, as culturas são analisadas no microscópio.
É possível prevenir a candidíase?

É importante manter uma boa higiene pessoal. Depois dos banhos, secar bem as dobras de pele e cuidar adequadamente da região genital. No caso das grávidas é bom, inclusive, acompanhar a dieta com iogurtes bioativos que favoreçam a manutenção da acidez vaginal.
O tratamento varia de acordo com o tipo de micose. Assim, o médico será responsável por prescrever o mais adequado de acordo com o diagnóstico.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- McCarty, T. P., & Pappas, P. G. (2016). Invasive Candidiasis. Infectious Disease Clinics of North America. https://doi.org/10.1016/j.idc.2015.10.013
- Millsop, J. W., & Fazel, N. (2016). Oral candidiasis. Clinics in Dermatology. https://doi.org/10.1016/j.clindermatol.2016.02.022
- Maurissen, W., Van Meensel, B., Verguts, J., Donders, G., & Lagrou, K. (2009). Vulvovaginal candidiasis. Tijdschrift Voor Geneeskunde. https://doi.org/10.2143/TVG.65.23.2000660
- Arendrup, M. C. (2010). Epidemiology of invasive candidiasis. Current Opinion in Critical Care. https://doi.org/10.1097/MCC.0b013e32833e84d2
- Arroyo-Fajardo, A., San Juan-Delgado, M. F., & García-Rodríguez, J. (2017). Vaginitis por candida glabrata: ¿la gran olvidada? Revista Iberoamericana De Micología, 34(4), 246. doi:10.1016/j.riam.2017.01.001
- Prieto Santa Anna, Luz Marina, Illnait Zaragozí, María Teresa, Ramos Rodallegas, Edna G., Lazcano Herrero, Bonfilio, Márquez Sánchez, Norma, Cantelar de Francisco, Nereyda, Manzur Katriba, Julián, & Martínez Machín, Gerardo. (2006). Candidiasis oral en pacientes seropositivos al VIH y casos SIDA: Aspectos clínicos, micológicos y terapéuticos. Revista Cubana de Medicina Tropical, 58(3) Recuperado en 11 de junio de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0375-07602006000300001&lng=es&tlng=es.
- Estrada Pereira, Gladys Aída, Márquez Filiu, Maricel, Díaz Fernández, José Manuel, & Sánchez Cuza, Odalis. (2015). Candidiasis bucal en pacientes con tratamiento antineoplásico. MEDISAN, 19(9), 1080-1087. Recuperado en 11 de junio de 2020, de http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192015000900002&lng=es&tlng=es.
- Palacios Martínez D, Díaz Alonso RA, Gutiérrez López M, Gordillo López FJ, Arranz Martínez E, Ruiz García A. Esofagitis candidiásica en una paciente inmunocompetente: a propósito de un caso. An Sist Sanit Navar. 2013;
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.