A leishmaniose é contagiosa?


Escrito e verificado por médico Leonardo Biolatto
A leishmaniose aparece com frequência em 88 países do mundo. Afeta 14 milhões de pessoas em todo o mundo, com 2 milhões de novos casos a cada ano. A leishmaniose é contagiosa a seu modo, como veremos, e gera um grande problema de saúde pública.
Apesar de ser considerada uma das sete doenças tropicais mais importantes do mundo, a leishmaniose é uma doença muito negligenciada e esquecida. Na Espanha, de acordo com um estudo do Centro Nacional de Epidemiologia, entre 2014 e 2017 ocorreram 1.359 casos autóctones espalhados por 15 comunidades autônomas.
O que é a leishmaniose?
A leishmaniose é uma infecção contagiosa provocada por diferentes espécies de protozoários do gênero Leishmania. Esses protozoários, também chamados de parasitas, são organismos microscópicos que precisam de um vetor para ser transmitidos.
Um vetor é um animal que transmite patógenos de uma pessoa infectada ou animal infectado para uma pessoa saudável. Em outras palavras, a doença não se espalha por contato direto, mas existe um segundo organismo que carrega o micro-organismo.
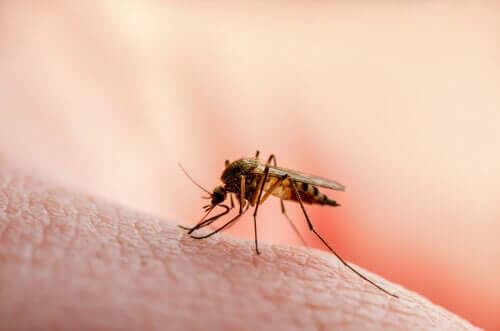
Em geral, estes vetores costumam ser invertebrados, como por exemplo os mosquitos, as pulgas, os piolhos e carrapatos. No caso da patologia que estamos descrevendo, o protozoário Leishmania é transmitido pela picada do mosquito flebotomíneo chamado de mosca da areia.
O mosquito é infectado quando ingere o sangue de uma pessoa ou animal infectado. Uma vez em seu interior, o parasita não causa nenhum sintoma ao vetor; apenas se desenvolve e se divide.
Quando há um número suficiente de parasitas, estes vão para a boca e faringe do mosquito para serem injetados na próxima picada. O flebotomíneo infectado pica outro ser humano ou animal e injeta o protozoário Leishmania nele, ocorrendo o contágio.
Apesar da defesa do corpo humano, o patógeno não morre. Em vez disso, se reproduz dentro de macrófagos no sangue e nos tecidos, que acabam se decompondo e liberando protozoários no sangue, onde outros macrófagos são infectados e o ciclo continua.
Você pode se interessar: Óleo de citronela: um bom repelente de mosquitos, piolhos e pulgas
Onde esses vetores são encontrados?
O flebotomíneo adora umidade e calor, por isso vamos encontrá-lo em áreas tropicais e subtropicais. No entanto, também habita a bacia do Mediterrâneo.
Segundo a Organização Mundial da Saúde (OMS), a leishmaniose é uma infecção que está ligada às mudanças ambientais e tem entre seus fatores de risco:
- Condições socioeconômicas: a pobreza aumenta o risco de leishmaniose, pois envolve moradia precária e falta de saneamento. Isso promove o desenvolvimento dos mosquitos transmissores.
- Desnutrição: o déficit de proteínas, ferro, vitaminas e minerais faz com que a pessoa não tenha um bom sistema de defesa, permitindo que a doença avance e se espalhe.
- Mobilidade populacional: assentamentos populacionais em antigas áreas arborizadas, que são o habitat do mosquito, levam a um rápido aumento de casos.
- Mudanças ambientais: desmatamento, construção de barragens, sistemas de irrigação e urbanização fazem com que os mosquitos tenham mais contato com os humanos.
- Mudanças climáticas: o mosquito Leishmania é muito sensível às mudanças nas condições climáticas. Variações de temperatura e umidade em diferentes áreas fazem os mesmos migrarem para locais onde antes não viviam.
Continue lendo: Por que algumas pessoas são mais atraentes para os mosquitos?
Quais são os sintomas da leishmaniose?
Existem pelo menos 20 espécies de protozoários do gênero Leishmania que podem ser transmitidos por vetores. Dependendo da espécie e do seu grau de invasão no organismo, podemos apresentar alguns sintomas ou outros, estabelecendo diferentes variedades da patologia.
As três formas habituais são as seguintes:
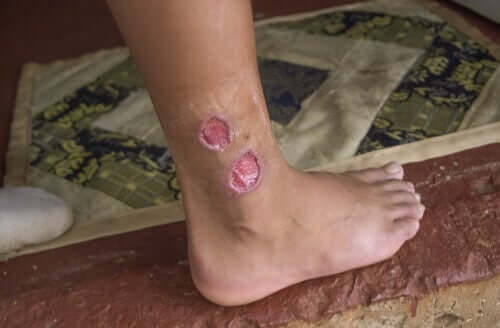
- Leishmaniose cutânea: a leishmaniose cutânea ocorre quando a infecção é limitada à área da picada. Também é conhecida como botão oriental e geralmente aparece na costa do Mediterrâneo. No local da picada, a lesão se apresenta como uma protrusão ulcerada, que às vezes se cura espontaneamente, deixando uma cicatriz na pele.
- Leishmaniose mucocutânea: o parasita pode se espalhar da pele para as mucosas, afetando principalmente o trato respiratório superior. Causa inchaço, vermelhidão e ulceração das membranas mucosas.
- Leishmaniose visceral: além do tipo de protozoário infectante, a imunidade da pessoa infectada também deve ser levada em consideração. Quando o sistema de defesa falha, o parasita pode migrar para as vísceras. Os órgãos internos mais afetados são a medula óssea, os gânglios linfáticos, o fígado e o baço.
Se a leishmaniose é contagiosa, como podemos impedir a propagação?
A leishmaniose é contagiosa enquanto o vetor existir. Não se pode afirmar que haja transmissão de pessoa para pessoa, exceto em casos específicos que foram registrados, por exemplo, em pessoas que compartilham seringas para injetar drogas. Por outro lado, as transfusões de sangue são totalmente seguras, pois passam por diversos controles.
Porém, vale a pena pensar que em um local onde há pessoas infectadas haverá mais mosquitos infectados, e isso aumentará a probabilidade de que as pessoas ao seu redor sejam infectadas. Falar da leishmaniose como doença contagiosa é possível, desde que consideremos a participação do vetor.
Portanto, a principal prevenção começa evitando as picadas de mosquitos, principalmente entre pessoas que viajam para países onde a doença é comum. Abaixo, damos algumas dicas para evitar as picadas:
- Usar repelentes de insetos na pele exposta.
- Usar mosquiteiros nas roupas e tratar as mesmas com medicamentos, como a permetrina.
- Usar meias, camisas de manga comprida, calças compridas e roupas cobrindo todo o copo, a fim de evitar que os mosquitos acessem a pele.
- Evitar atividades ao ar livre desde o anoitecer até o amanhecer em áreas tropicais, que é quando os mosquitos estão mais ativos.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Weiss, Pedro. “Epidemiología y clínica de las leishmaniosis tegumentarias en el Perú.” Revista Perúana de Medicina Experimental y Salud Publica 2.3 (1943): 209-248.
- Chang, Patricia, et al. “Lip Leishmaniasis.” Dermatología Cosmética, Médica y Quirúrgica 17.1 (2019): 30-35.
- Martínez, B. Fernández, D. Gómez Barroso, and R. Cano Portero. “La leishmaniasis en España: evolución de los casos notificados a La Red Nacional de Vigilancia Epidemiológica desde 2005 a 2017 y resultados de la vigilancia de 2014 a 2017.” Boletín epidemiológico semanal 27.2 (2019): 15-27.
- Javier, Sosa Ávila Ediel, Caro Lozano Janett, and Zúñiga Carrasco Iván Renato. “Perfil epidemiológico de la leishmaniasis: una enfermedad olvidada en México.” Enfermedades infecciosas y microbiología 34.1 (2014): 31.
- Boelaert, M., et al. “The poorest of the poor: a poverty appraisal of households affected by visceral leishmaniasis in Bihar, India.” Tropical medicine & international health 14.6 (2009): 639-644.
- Matía Hernando, Belén. “Impacto de un brote de leishmaniasis en población inmunosuprimida no VIH.” (2019).
- Vera-Izaguirre, Diana S., et al. “Leishmaniasis. A review.” Dermatología Cosmética, Médica Y Quirúrgica 4.4 (2006): 252-260.
- Domínguez-Ugalde, María Guadalupe, et al. “Chronic localized cutaneous leishmaniasis.” Dermatología Revista Mexicana 63.6 (2020): 600-605.
- Tovar, Catalina, and María Yasnot. “Visceral Leishmaniasis in Latin America and therapy perspectives.” Revista MVZ Córdoba 22 (2017).
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.