Vírus do Papiloma Humano

Revisado e aprovado por o médico José Gerardo Rosciano Paganelli
O vírus do papiloma humano (HPV) é uma das infecções sexualmente transmissíveis mais comuns. Esse vírus pertence à família Papillomaviridae e pode ser contraído a qualquer momento durante a vida sexual de um indivíduo.
Embora seja inofensivo e assintomático na grande maioria dos casos, seus problemas de longo prazo podem ser graves se não forem tratados adequadamente.
Vamos nos aprofundar nesse assunto.
Quantos tipos de vírus de papiloma humano existem?
Existem mais de 200 tipos de vírus do papiloma humano, sendo a maioria facilmente transmissível por contato sexual direto.
Por existir essa quantidade, foi realizada uma classificação de acordo com seu potencial cancerígeno. Conforme relatado pela American Cancer Society, dentro desse grupo encontramos HPV de baixo e alto risco.
Aqueles de baixo risco não causam câncer, enquanto aqueles de alto risco, como os tipos de HPV 16 e 18, podem causar essa doença.
A quem afeta? Como se contrai?
O HPV é tão comum que, de fato, a maior parte da população tende a se infectar com esse vírus em algum momento da vida.
Por um lado, as verrugas plantares e as verrugas que aparecem nos dedos e nas palmas das mãos são frequentes em crianças. Além disso, está associado a ambientes úmidos, como as piscinas, os vestuários, etc.
Por outro lado, as infecções genitais e orofaríngeas são contraídas principalmente por via sexual. De fato, o vírus do papiloma humano é considerado a infecção sexualmente transmissível mais frequente dos últimos tempos.
Leia também: 6 sintomas de câncer no colo uterino que é preciso conhecer
Sintomas do HPV
De acordo com os especialistas da Clínica Mayo, os principais sintomas são os seguientes.
1. Infecções cutâneas
A infecção do tecido cutâneo pelo vírus do papiloma humano (HPV) provoca o aparecimento de verrugas. A área do corpo em que aparecem depende do tipo de vírus do papiloma humano que infecta a pessoa.
Essas verrugas apresentam uma cor acinzentada ou “branca escurecida”, e muitas vezes pode ter pontos pretos no seu interior. Esses pontos pretos são o vírus ativo.
Verruga vulgar
Aparece fundamentalmente nos dedos e nas palmas das mãos, embora também possa surgir em cotovelos, joelhos, etc.
O contágio ocorre por contato externo direto com a lesão. Por isso, é preciso ter atenção especial com as crianças que roem as unhas ou a pele ao redor. Não costumam ser dolorosas. Os responsáveis são o vírus do papiloma humano 2 e 7.
Verruga plantar (“olhos de galinha”)
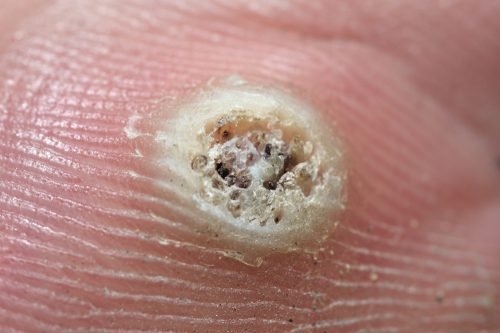
Aparecem nas plantas dos pés. Esse tipo de verruga está relacionada sobretudo às piscinas e às duchas de vestiários. Por estarem nas plantas dos pés, podem ser bastante dolorosas. Os responsáveis são os vírus do papiloma humano: 1, 2, 4, 27 e 57.
Verrugas em mosaico
As verrugas em mosaico se caracterizam por ser um conjunto de verrugas mais superficiais e pouco dolorosas. Aparecem nas plantas dos pés pela infecção do vírus do papiloma humano 3.
Epidermodisplasia verruciforme
A epidermodisplasia verruciforme é uma anomalia genética. O sistema imunológico da pessoa afetada não consegue combater nem controlar as infecções pelo vírus do papiloma.
O resultado é o aparecimento de lesões pigmentadas (máculas) e lesões com aspecto de bolha (pápulas) em abundância. Distribuem-se com maior frequência nas palmas das mãos e nos dedos. Está relacionada com o vírus do papiloma humano 5 e 8.
2. Infecções da mucosa não genital
Nesse caso, o contágio ocorre, na maioria dos casos, por via sexual. Na verdade, alguns autores consideram que a principal via de contágio é a sexual, mais precisamente o sexo oral.
Papiloma oral ou faríngeo
O vírus do papiloma humano também é responsável pelo aparecimento de lesões na mucosa oral e faríngea. São lesões rugosas, com aspecto de bolha e uma cor escurecida.
Existem determinados tipos de vírus chamados de “alto risco”, que são os que podem provocar o aparecimento de um câncer. Surge fundamentalmente na parte de trás da língua, nas amígdalas ou no começo da garganta.
3. Infecções da mucosa genital
Em alguns casos, a infecção pode provocar o aparecimento de verrugas genitais. Estão relacionadas aos tipos 6 e 11. São lesões incômodas, mas indolores e sem risco de câncer.
O principal problema está nos tipos de alto risco, o 16 e o 18, fundamentalmente. Embora esses dois sejam os mais frequentemente associados ao câncer, há uma dúzia de outros.
Diagnóstico
- Exame de Papanicolau. É indicado para diagnóstico do câncer do colo do útero. Trata-se de uma citologia vaginal que permite detectar as células pré-cancerosas depois de analisar a amostra em laboratório.
- Teste do vírus do papiloma humano. Baseia-se em técnicas da biologia molecular para poder detectar o DNA do vírus. Esse exame é indicado para determinar se uma pessoa está ou não infectada por um tipo de alto risco.
Leia também: Tratamento do papiloma humano
Prevenção

- Vacinação. Atualmente, a campanha de vacinação é direcionada a meninas entre 12 e 13 anos. A vacina protege contra os principais tipos de maior risco do vírus.
- Métodos contraceptivos de barreira. Embora os preservativos masculinos e femininos não protejam 100% contra essa condição, podem ajudar a prevenir o contágio.
O que devo fazer se tiver HPV?
Seu ginecologista ou urologista pode sugerir a crioterapia, que consiste na aplicação de nitrogênio líquido nas lesões. Uma vez realizada a técnica, recomenda-se o uso de curativos ou gotas de ácido salicílico sobre as lesões até seu desaparecimento total.
De acordo com o Dr. Sheldon Morris, “verrugas na genitália externa podem ser removidas por laser, por corrente elétrica (eletrocauterização), por congelamento (crioterapia) ou por cirurgia”.
No entanto, é fundamental sempre consultar primeiro um médico especializado. Só ele tem poder suficiente para diagnosticar e prescrever o que considera adequado para tratar cada paciente.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Zaldívar, G., Martín- Molina, F., Sosa-Ferreyra, C. F., Ávila-Morales, J., Lloret-Rivas, M., Román-Lara, M., & Vega-Malagón, G. (2012). Cáncer cérvicouterino y virus del papiloma humano. Revista Chilena de Obstetricia y Ginecología, 77(4), 315–321. https://doi.org/10.4067/S0717-75262012000400014
- R, M. C. (2007). Diagnóstico y terapia del virus papiloma humano. Infectología Práctica, 209–214. https://doi.org/10.4067/S0716-10182007000300006
- Pérez M., C. H. (2016). Virus del papiloma humano. Repertorio de Medicina y Cirugía, 25(1), 1. https://doi.org/10.1016/j.reper.2016.02.002
- Clínica Mayo. https://www.mayoclinic.org/es-es/diseases-conditions/hpv-infection/symptoms-causes/syc-20351596
- American Cancer Society. https://www.cancer.org/es/cancer/causas-del-cancer/agentes-infecciosos/vph/vph-y-cancer.html
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.