Tratamento do Lúpus Eritematoso Sistêmico (LES)

Revisado e aprovado por o médico José Gerardo Rosciano Paganelli
Existem inúmeros tratamentos destinados a aliviar os sintomas do Lúpus Eritematoso Sistêmico, mas não pode ser estabelecido um tratamento geral, pois deve ser adaptado à situação clínica de cada paciente, com quem é necessário concordar e avaliar benefícios e riscos.
Lembre-se sempre de que você é absolutamente único, assim como todos os outros.
-Margaret Mead-
Tratamento do Lúpus Eritematoso Sistêmico
Os medicamentos mais utilizados para o tratamento do lúpus:
- Anti-inflamatórios não esteroides (AINEs)
- Glicocorticoides
- Antimaláricos
- Imunossupressores
- Terapias biológicas
AINEs
Os AINEs, como o ibuprofeno e paracetamol, são as drogas de escolha para o tratamento sintomático das manifestações musculoesqueléticas da doença, febre e serosite. Elas são recomendadas por períodos limitados de tempo, nos casos em que o risco de complicações é baixo.
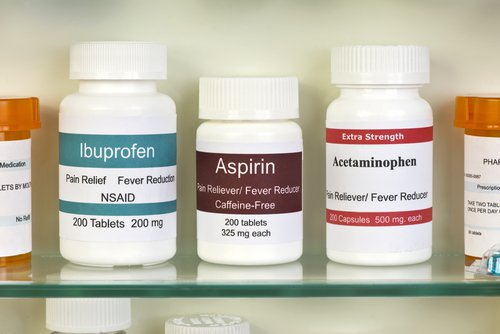
Quando estes medicamentos são administrados, os efeitos adversos gastrointestinais, renais e cardiovasculares que podem gerar devem ser avaliados, e para evitar usá-los no caso de infecção renal.
Glicocorticoides
Este grupo de drogas tem sido à base do tratamento do LES devido à sua capacidade anti-inflamatória e imunossupressora, pelo que são indicados como o tratamento mais importante e efetivo contra as fases agudas desta doença.
A desvantagem dos glicocorticoides é o seu consumo a longo prazo, uma vez que apresentam uma elevada toxicidade que pode provocar algum efeito adverso, entre outras patologias:
- Osteoporose: uma doença associada à predisposição dos ossos à sua ruptura
- Síndrome de Cushing
- Diabetes Mellitus
- Aumento do risco de infecções
- Glaucoma: uma doença que é definida por um aumento da pressão do globo ocular, que se manifesta com uma deterioração progressiva na retina com possível perda de visão.

Esses efeitos adversos limitam seu uso; para estes casos recomenda-se uma dose de 5 mg por dia de prednisona (ou equivalente), e o tratamento deve ser interrompido o mais rapidamente possível.
Apesar de sua alta toxicidade, praticamente todas as complicações desta doença podem ser tratadas com corticosteroides.
Antimalárico
Neste grupo se inclui a cloroquina, especialmente a hidroxicloroquina, que é a droga indicada para a maioria dos pacientes com LES, e o único com a indicação específica para LES até a aprovação do belimumab, um medicamento de terapia biológica, que será discutido mais adiante neste artigo.
Essas drogas são usadas principalmente para combater:
- Artrite: inflamação das articulações
- A fadiga
- Algumas lesões na pele
- Pericardite
- Sintomas gerais
Os antipalúdicos são bem tolerados, e sua principal desvantagem é a sua possível toxicidade para a retina. Por isso recomenda-se a realização de exames oftalmológicos regulares.
Eles podem ser administrados mesmo durante o período de gestação, porque ajudam a regular os níveis de colesterol, e têm uma ação antiplaquetária benéfica para esses pacientes.
Imunossupressores
O tratamento do lúpus com base neste grupo de drogas é reservado para pacientes que não respondem adequadamente ao tratamento com antimaláricos ou glicocorticoides.
Os imunossupressores mais utilizados para combater esta doença são:
- Ciclofosfamida
- Micofenolato de mofetila
- Azatioprina
- Metotrexato
Terapias biológicas
Estes tipos de terapias são recentes e estão sendo estudados por ensaios clínicos. Baseia-se no uso de drogas biológicas, ou seja, anticorpos monoclonais, sendo o belimumab e o rituximab os mais utilizados.
Belimumab é o primeiro medicamento biológico aprovado como tratamento específico para o LES, mas não é o único, já que também são de escolha os antimaláricos, como já explicamos anteriormente.
A dosagem recomendada de belimumab é de 10 mg / kg nos dias 0, 14 e 28 e, posteriormente, em intervalos de 4 semanas; se não houver melhora no controle da doença após 6 meses de tratamento, a interrupção do tratamento deve ser avaliada. Ambas as drogas estão atualmente em estudo.
Para saber tudo sobre a doença, consulte nossa publicação:
Existem inúmeros tratamentos destinados a aliviar os sintomas do Lúpus Eritematoso Sistêmico, mas não pode ser estabelecido um tratamento geral, pois deve ser adaptado à situação clínica de cada paciente, com quem é necessário concordar e avaliar benefícios e riscos.
Lembre-se sempre de que você é absolutamente único, assim como todos os outros.
-Margaret Mead-
Tratamento do Lúpus Eritematoso Sistêmico
Os medicamentos mais utilizados para o tratamento do lúpus:
- Anti-inflamatórios não esteroides (AINEs)
- Glicocorticoides
- Antimaláricos
- Imunossupressores
- Terapias biológicas
AINEs
Os AINEs, como o ibuprofeno e paracetamol, são as drogas de escolha para o tratamento sintomático das manifestações musculoesqueléticas da doença, febre e serosite. Elas são recomendadas por períodos limitados de tempo, nos casos em que o risco de complicações é baixo.

Quando estes medicamentos são administrados, os efeitos adversos gastrointestinais, renais e cardiovasculares que podem gerar devem ser avaliados, e para evitar usá-los no caso de infecção renal.
Glicocorticoides
Este grupo de drogas tem sido à base do tratamento do LES devido à sua capacidade anti-inflamatória e imunossupressora, pelo que são indicados como o tratamento mais importante e efetivo contra as fases agudas desta doença.
A desvantagem dos glicocorticoides é o seu consumo a longo prazo, uma vez que apresentam uma elevada toxicidade que pode provocar algum efeito adverso, entre outras patologias:
- Osteoporose: uma doença associada à predisposição dos ossos à sua ruptura
- Síndrome de Cushing
- Diabetes Mellitus
- Aumento do risco de infecções
- Glaucoma: uma doença que é definida por um aumento da pressão do globo ocular, que se manifesta com uma deterioração progressiva na retina com possível perda de visão.

Esses efeitos adversos limitam seu uso; para estes casos recomenda-se uma dose de 5 mg por dia de prednisona (ou equivalente), e o tratamento deve ser interrompido o mais rapidamente possível.
Apesar de sua alta toxicidade, praticamente todas as complicações desta doença podem ser tratadas com corticosteroides.
Antimalárico
Neste grupo se inclui a cloroquina, especialmente a hidroxicloroquina, que é a droga indicada para a maioria dos pacientes com LES, e o único com a indicação específica para LES até a aprovação do belimumab, um medicamento de terapia biológica, que será discutido mais adiante neste artigo.
Essas drogas são usadas principalmente para combater:
- Artrite: inflamação das articulações
- A fadiga
- Algumas lesões na pele
- Pericardite
- Sintomas gerais
Os antipalúdicos são bem tolerados, e sua principal desvantagem é a sua possível toxicidade para a retina. Por isso recomenda-se a realização de exames oftalmológicos regulares.
Eles podem ser administrados mesmo durante o período de gestação, porque ajudam a regular os níveis de colesterol, e têm uma ação antiplaquetária benéfica para esses pacientes.
Imunossupressores
O tratamento do lúpus com base neste grupo de drogas é reservado para pacientes que não respondem adequadamente ao tratamento com antimaláricos ou glicocorticoides.
Os imunossupressores mais utilizados para combater esta doença são:
- Ciclofosfamida
- Micofenolato de mofetila
- Azatioprina
- Metotrexato
Terapias biológicas
Estes tipos de terapias são recentes e estão sendo estudados por ensaios clínicos. Baseia-se no uso de drogas biológicas, ou seja, anticorpos monoclonais, sendo o belimumab e o rituximab os mais utilizados.

Belimumab é o primeiro medicamento biológico aprovado como tratamento específico para o LES, mas não é o único, já que também são de escolha os antimaláricos, como já explicamos anteriormente.
A dosagem recomendada de belimumab é de 10 mg / kg nos dias 0, 14 e 28 e, posteriormente, em intervalos de 4 semanas; se não houver melhora no controle da doença após 6 meses de tratamento, a interrupção do tratamento deve ser avaliada. Ambas as drogas estão atualmente em estudo.
Para saber tudo sobre a doença, consulte nossa publicação:
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Finzel, S., Schaffer, S., Rizzi, M., & Voll, R. E. (2018). Pathogenesis of systemic lupus erythematosus. Zeitschrift Fur Rheumatologie. https://doi.org/10.1007/s00393-018-0541-3
- Kuhn, A., Bonsmann, G., Anders, H. J., Herzer, P., Tenbrock, K., & Schneider, M. (2015). The Diagnosis and Treatment of Systemic Lupus Erythematosus. Deutsches Arzteblatt International. https://doi.org/10.3238/arztebl.2015.0423
- Castrejon, I., Nika, A., Sequeira, W., & Jolly, M. (2017). Systemic lupus erythematosus. In Comorbidity in Rheumatic Diseases. https://doi.org/10.1007/978-3-319-59963-2_6
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.