Infecção dentária: 7 sintomas de alerta

Revisado e aprovado por a fisioterapeuta Sofía Quintana Alonso
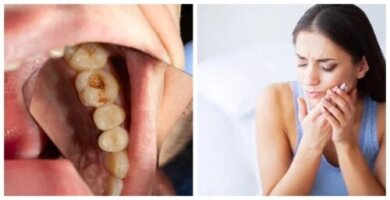
Nossos dentes estão em contato contínuo com resíduos de alimentos, bactérias. Mesmo que a prática diária de hábitos de higiene ajude a mantê-los limpos e saudáveis, às vezes pode ocorrer uma infecção dentária devido a fatores que estão fora do nosso controle.
Essas infecções podem ser leves ou moderadas e, em alguns casos, podem chegar a comprometer a saúde geral de todo o organismo. Se não forem tratadas a tempo, podem gerar fortes dores e a perda total do dente afetado.
Por isso é fundamental conhecer seus sintomas e, principalmente, buscar ajuda profissional. Preste atenção!
1. Mau hálito pode ser um sintoma de infecção dentária

A halitose é um dos sintomas mais evidentes de uma infecção dentária, embora a presença de mau hálito não signifique necessariamente a existência de uma infecção se não houver outros sintomas.
De acordo com uma publicação no The Journal of Natural Science, Biology and Medicine, o mau hálito é causado pela proliferação excessiva de bactérias, especialmente em áreas onde a escova não consegue eliminar completamente os resíduos.
Se a halitose for causada por uma infecção, os produtos de higiene bucal serão apenas uma solução temporária. O mau hálito vai reaparecer até que a infecção seja eliminada.
A presença de halitose pode ser um sinal de:
- Tártaro.
- Gengivite.
- Cáries dentárias.
- Abscessos dentários.
- Alterações na saliva.
Leia também: 12 formas de evitar o mau hálito
2. Deterioramento do esmalte dental
Quando aparece uma infecção dentária, as bactérias presentes nos dentes produzem ácidos corrosivos que, com o tempo, afeta o esmalte que os protege. Os alimentos que aumentam a presença dessas bactérias são carboidratos fermentáveis, como o açúcar.
A proliferação de bactérias produtoras de ácido ocorre nas áreas onde se acumulam resíduos dos alimentos que consumimos. Essas áreas são fáceis de identificar por sua textura áspera e aparência amarelada. Podemos manter essa placa sob controle com:
- Boa Higiene.
- Consumo limitado de açúcares.
- Deixar que a saliva regule o pH da boca quando não estamos comendo. Isso significa comer com menos frequência ou não beliscar entre as refeições.
Segundo uma publicação do National Center for Biotechnology Information, se não cuidarmos e tratarmos do acúmulo de placa, o excesso de ácido pode causar um sério enfraquecimento do dente, fazendo com que ele perca densidade e até quebre.
3. Dor na mandíbula e nos dentes

Em geral, as infecções estão relacionadas ao acúmulo de placa bacteriana. A dor constante ou intermitente na mandíbula e nos dentes pode ser um alerta sobre o desenvolvimento de doenças periodontais ou infecção dentária. O sintoma deve ser avaliado por um dentista, pois pode ser causado por diferentes condições orais ou lesões.
4. Sangramento das gengivas
O sangramento das gengivas costuma ocorrer quando existe algum tipo de lesão ou infecção que compromete os tecidos. É comum notá-los ao escovar os dentes ou passar fio dental e, às vezes, ao comer alguns alimentos.
De acordo com uma publicação do National Center for Biotechnology Information, a causa mais comum é a gengivite, que por sua vez é causada em grande parte pelo crescimento de placa bacteriana.
5. Inflamação e vermelhidão
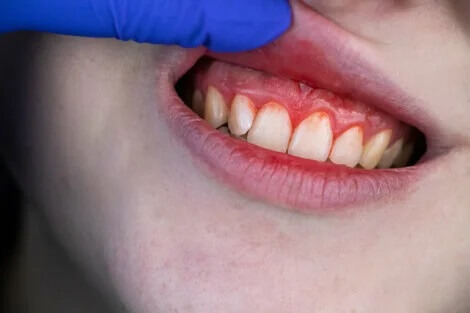
A infecção periodontal, inclusive as cáries, geram inflamação e vermelhidão nas gengivas, quase sempre acompanhada de dor. Tratar o problema a tempo é determinante para evitar complicações. Se suas gengivas ficarem inchadas, vermelhas e doloridas, consulte um dentista o mais rápido possível.
6. Dentes moles
Sentir um dos dentes moles é motivo mais do que suficiente para consultar um dentista o mais rápido possível, além de ser um sintoma de possível periodontite.
Dentes moles são um sinal da evolução da infecção dentária e, ao mesmo tempo, alertam que a estrutura óssea do suporte do dente está sofrendo erosão. Quando a gengivite não é controlada a tempo, é comum que se transforma em periodontite.
A periodontite pode causar um deslocamento dos dentes na área afetada e, em casos mais graves, pode causar uma deterioração do tecido ósseo.
7. Pus
O aparecimento de pus nas gengivas é um sinal de uma doença periodontal e, às vezes, também de infecção dentária. A bolinha de pus surge como uma resposta do sistema imunológico ao ataque da bactéria patogênica que causa a infecção.
- As bolinhas de pus, chamados de abscessos, contêm sangue e pus dentro delas.
- O abscesso é produto de um processo infeccioso complexo que deve ser tratado por um profissional. Se não for controlado a tempo, pode causar danos irreversíveis.
- A infecção pode levar à destruição do osso alveolar (ou seja, a área da mandíbula que sustenta os dentes).
Importante!
Se você suspeitar que tem uma infecção dentária, consulte um profissional o mais rápido possível para evitar complicações.
Os abscessos dentários não tratados podem fazer com que a infecção se espalhe para outras áreas do corpo. É essencial combater a infecção a tempo com um tratamento adequado para que isso não aconteça.
Para reduzir o risco de infecções dentárias é fundamental manter uma boa higiene oral e, além disso, consultar regularmente o dentista.
Nossos dentes estão em contato contínuo com resíduos de alimentos, bactérias. Mesmo que a prática diária de hábitos de higiene ajude a mantê-los limpos e saudáveis, às vezes pode ocorrer uma infecção dentária devido a fatores que estão fora do nosso controle.
Essas infecções podem ser leves ou moderadas e, em alguns casos, podem chegar a comprometer a saúde geral de todo o organismo. Se não forem tratadas a tempo, podem gerar fortes dores e a perda total do dente afetado.
Por isso é fundamental conhecer seus sintomas e, principalmente, buscar ajuda profissional. Preste atenção!
1. Mau hálito pode ser um sintoma de infecção dentária

A halitose é um dos sintomas mais evidentes de uma infecção dentária, embora a presença de mau hálito não signifique necessariamente a existência de uma infecção se não houver outros sintomas.
De acordo com uma publicação no The Journal of Natural Science, Biology and Medicine, o mau hálito é causado pela proliferação excessiva de bactérias, especialmente em áreas onde a escova não consegue eliminar completamente os resíduos.
Se a halitose for causada por uma infecção, os produtos de higiene bucal serão apenas uma solução temporária. O mau hálito vai reaparecer até que a infecção seja eliminada.
A presença de halitose pode ser um sinal de:
- Tártaro.
- Gengivite.
- Cáries dentárias.
- Abscessos dentários.
- Alterações na saliva.
Leia também: 12 formas de evitar o mau hálito
2. Deterioramento do esmalte dental
Quando aparece uma infecção dentária, as bactérias presentes nos dentes produzem ácidos corrosivos que, com o tempo, afeta o esmalte que os protege. Os alimentos que aumentam a presença dessas bactérias são carboidratos fermentáveis, como o açúcar.
A proliferação de bactérias produtoras de ácido ocorre nas áreas onde se acumulam resíduos dos alimentos que consumimos. Essas áreas são fáceis de identificar por sua textura áspera e aparência amarelada. Podemos manter essa placa sob controle com:
- Boa Higiene.
- Consumo limitado de açúcares.
- Deixar que a saliva regule o pH da boca quando não estamos comendo. Isso significa comer com menos frequência ou não beliscar entre as refeições.
Segundo uma publicação do National Center for Biotechnology Information, se não cuidarmos e tratarmos do acúmulo de placa, o excesso de ácido pode causar um sério enfraquecimento do dente, fazendo com que ele perca densidade e até quebre.
3. Dor na mandíbula e nos dentes

Em geral, as infecções estão relacionadas ao acúmulo de placa bacteriana. A dor constante ou intermitente na mandíbula e nos dentes pode ser um alerta sobre o desenvolvimento de doenças periodontais ou infecção dentária. O sintoma deve ser avaliado por um dentista, pois pode ser causado por diferentes condições orais ou lesões.
4. Sangramento das gengivas
O sangramento das gengivas costuma ocorrer quando existe algum tipo de lesão ou infecção que compromete os tecidos. É comum notá-los ao escovar os dentes ou passar fio dental e, às vezes, ao comer alguns alimentos.
De acordo com uma publicação do National Center for Biotechnology Information, a causa mais comum é a gengivite, que por sua vez é causada em grande parte pelo crescimento de placa bacteriana.
5. Inflamação e vermelhidão

A infecção periodontal, inclusive as cáries, geram inflamação e vermelhidão nas gengivas, quase sempre acompanhada de dor. Tratar o problema a tempo é determinante para evitar complicações. Se suas gengivas ficarem inchadas, vermelhas e doloridas, consulte um dentista o mais rápido possível.
6. Dentes moles
Sentir um dos dentes moles é motivo mais do que suficiente para consultar um dentista o mais rápido possível, além de ser um sintoma de possível periodontite.
Dentes moles são um sinal da evolução da infecção dentária e, ao mesmo tempo, alertam que a estrutura óssea do suporte do dente está sofrendo erosão. Quando a gengivite não é controlada a tempo, é comum que se transforma em periodontite.
A periodontite pode causar um deslocamento dos dentes na área afetada e, em casos mais graves, pode causar uma deterioração do tecido ósseo.
7. Pus
O aparecimento de pus nas gengivas é um sinal de uma doença periodontal e, às vezes, também de infecção dentária. A bolinha de pus surge como uma resposta do sistema imunológico ao ataque da bactéria patogênica que causa a infecção.
- As bolinhas de pus, chamados de abscessos, contêm sangue e pus dentro delas.
- O abscesso é produto de um processo infeccioso complexo que deve ser tratado por um profissional. Se não for controlado a tempo, pode causar danos irreversíveis.
- A infecção pode levar à destruição do osso alveolar (ou seja, a área da mandíbula que sustenta os dentes).
Importante!
Se você suspeitar que tem uma infecção dentária, consulte um profissional o mais rápido possível para evitar complicações.
Os abscessos dentários não tratados podem fazer com que a infecção se espalhe para outras áreas do corpo. É essencial combater a infecção a tempo com um tratamento adequado para que isso não aconteça.
Para reduzir o risco de infecções dentárias é fundamental manter uma boa higiene oral e, além disso, consultar regularmente o dentista.
Todas as fontes citadas foram minuciosamente revisadas por nossa equipe para garantir sua qualidade, confiabilidade, atualidade e validade. A bibliografia deste artigo foi considerada confiável e precisa academicamente ou cientificamente.
- Manriv, N. (2010). La enfermedad periodontal, Enfermedad de las encías. National Institute of Dental and Craniofacial Research 14.
- Herrera González, D., Roldán Díaz, S., and Sanz Alonso, M. (2003). El absceso periodontal. Periodoncia 13, 7–20.
- Aylıkcı BU, Colak H. Halitosis: From diagnosis to management. J Nat Sci Biol Med. 2013;4(1):14–23. doi:10.4103/0976-9668.107255
- Erazo D, Whetstone DR. Dental Infections. [Updated 2019 Nov 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2019 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK542165/
- Riverón, J., Rodríguez, A., Coutin, G., and Riveron, F. (2003). Factores de riesgo asociados con la enfermedad caries dental en niños.
- Alvares, O. F. (2018). Periodontal diseases. In Nutritional Aspects of Aging: Volume 2. https://doi.org/10.1201/9781351075145
-
InformedHealth.org [Internet]. Cologne, Germany: Institute for Quality and Efficiency in Health Care (IQWiG); 2006-. Gingivitis and periodontitis: Overview. 2011 Oct 5 [Updated 2014 Jun 18]. Available from: https://www.ncbi.nlm.nih.gov/books/NBK279593/
Este texto é fornecido apenas para fins informativos e não substitui a consulta com um profissional. Em caso de dúvida, consulte o seu especialista.